El prolapso pélvico es una de las condiciones más frecuentes del suelo pélvico femenino y, al mismo tiempo, una de las menos habladas. Muchas mujeres conviven durante años con síntomas sin saber exactamente qué les ocurre, atribuyendo las molestias al envejecimiento o al parto. Sin embargo, hoy existe evidencia científica sólida que avala tratamientos no invasivos capaces de mejorar significativamente la calidad de vida de las mujeres que lo padecen.

¿Que es el prolapso de organos pelvicos?
El prolapso de órganos pélvicos (POP) ocurre cuando uno o varios de los órganos de la pelvis, como la vejiga, el útero, el recto o la vagina, descienden de su posición anatómica normal y presionan o protruyen hacia la vagina. Esto sucede cuando los músculos, ligamentos y tejidos conjuntivos que sostienen estos órganos se debilitan o están dañados.
A diferencia de lo que muchas mujeres creen, el prolapso no es solo un problema estético o una consecuencia inevitable del envejecimiento. Es una condicion medica con impacto real en la vida diaria: desde dificultades para caminar o estar sentada largo tiempo, hasta problemas para orinar, defecar o mantener relaciones sexuales satisfactorias.
¿Tipos de prolapso más frecuentes?
El sistema pélvico es complejo y el prolapso puede afectar distintas estructuras según qué tejidos estén comprometidos:
- Cistocele o prolapso de vejiga: Es el tipo más común. La pared anterior de la vagina pierde soporte y la vejiga desciende hacia el canal vaginal. Las mujeres con cistocele suelen referir sensación de presión pélvica, dificultad para vaciar completamente la vejiga e infecciones urinarias de repetición.
- Rectocele o prolapso de recto: La pared posterior de la vagina se debilita y el recto presiona hacia el canal vaginal. Genera típicamente problemas para defecar, sensación de vaciado incompleto y necesidad de ejercer presión manual en el perineo durante la defecación.
- Prolapso uterino: El útero desciende hacia el introito vaginal. Puede ocurrir en distintos grados: desde un descenso leve del cuello uterino hasta la salida completa del útero fuera de la vagina en los casos más avanzados.
- Enterocele o prolapso del intestino delgado: El intestino delgado se hernia a través del fondo de saco de Douglas y presiona la pared vaginal posterior. Es menos frecuente y suele asociarse a cirugía pélvica previa o prolapso uterino avanzado.
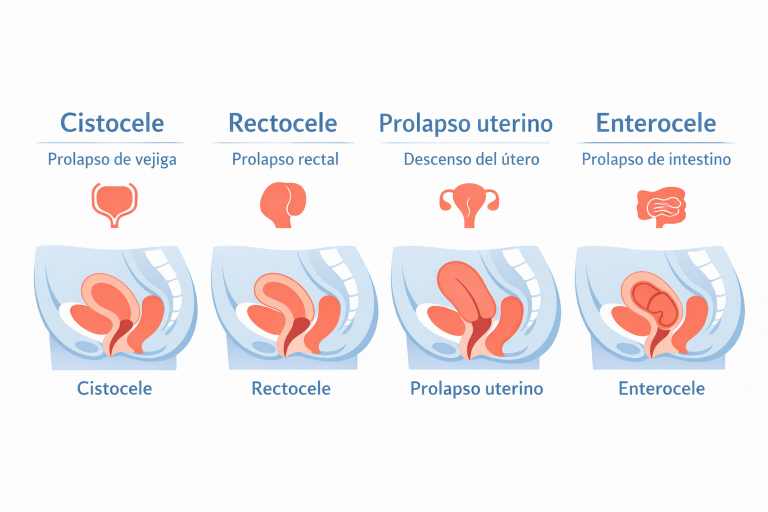
Los cuatro tipos principales de prolapso pélvico: cistocele (vejiga), rectocele (recto), prolapso uterino y enterocele (intestino delgado). Cada uno requiere una evaluación especializada.
Causas y factores de riesgo
El prolapso no tiene una causa única sino que es el resultado de la suma de varios factores que debilitan las estructuras de soporte pélvico:
- Partos vaginales, especialmente múltiples o con uso de fórceps o ventosa
- Menopausia y la disminucion de estrogenos que reduce la calidad del tejido conjuntivo pélvico
- Obesidad y el aumento de la presión intraabdominal que ejerce el peso sobre el suelo pélvico
- Estreñimiento crónico y el esfuerzo repetido durante la defecación
- Tos crónica por tabaquismo, asma o enfermedades pulmonares
- Trabajos que requieren levantar peso de forma habitual
- Predisposición genética a la laxitud del tejido conjuntivo
- Cirugías pélvicas previas, incluyendo histerectomía

Sintomas: como saber si tienes prolapso
Los síntomas del prolapso varían según el tipo y la gravedad. Muchas mujeres con prolapso leve no tienen ningún síntoma y el problema se detecta en una revisión ginecológica rutinaria. Cuando los síntomas aparecen, los más frecuentes son:
- Sensación de peso, presión o cuerpo extraño en la pelvis o la vagina
- Notar o ver un bulto o prominencia en la entrada de la vagina
- Incomodidad al estar de pie durante mucho tiempo que mejora al tumbarse
- Dificultad o necesidad de ejercer presión para orinar o defecar
- Sensación de vaciado incompleto de la vejiga o el intestino
- Infecciones urinarias de repetición sin causa aparente
- Dolor o incomodidad durante las relaciones sexuales
- Incontinencia urinaria, especialmente al toser, reír o hacer ejercicio
Diagnóstico: cuándo consultar a un especialista
Cualquier mujer que experimente alguno de los síntomas anteriores debería consultar a su ginecóloga, uroginecóloga o fisioterapeuta especialista en suelo pélvico. El diagnóstico es fundamentalmente clínico: el especialista realiza una exploración ginecológica y puede solicitar pruebas complementarias como ecografía pélvica, urodinamia o resonancia magnética según el caso.
Es importante saber que el prolapso no es una emergencia médica en la mayoría de los casos, pero si es una condición que empeora progresivamente sin tratamiento. Cuanto antes se detecte y se aborde, más opciones de tratamiento conservador existen.
Opciones de tratamiento
El tratamiento del prolapso depende del tipo, el grado de severidad, la edad de la paciente y su calidad de vida. Las opciones van desde medidas conservadoras hasta intervención quirúrgica en los casos más avanzados.
Fisioterapia de suelo pélvico: Es el primer escalón terapéutico recomendado por las guías clínicas internacionales para el prolapso de grado leve y moderado. Un fisioterapeuta especializado trabaja los músculos del suelo pélvico con ejercicios específicos, biofeedback y electroestimulación para mejorar el soporte de los órganos pélvicos.
Pesario vaginal: Dispositivo de silicona que se coloca en la vagina para proporcionar soporte mecánico a los órganos pélvicos. Es una opción muy útil para mujeres que no son candidatas a cirugía o que prefieren evitarla. Requiere revisión periódica por el especialista.
Radiofrecuencia TECAR para el suelo pélvico: La tecnología TECAR de segunda generación actúa en profundidad sobre el tejido conjuntivo pélvico, estimulando la producción de colágeno, mejorando la vascularización y aumentando el tono y la firmeza de las estructuras de soporte. Esto puede contribuir a frenar la progresión del prolapso leve y reducir los síntomas en mujeres con prolapso de grado I y II.
Tratamiento quirúrgico
En casos de prolapso severo o cuando el tratamiento conservador no es suficiente, la cirugía puede ser necesaria. Las técnicas quirúrgicas han evolucionado mucho en los últimos años, con opciones de cirugía mínima invasiva con muy buenos resultados funcionales y estéticos.
Prevención: lo que puedes hacer ahora mismo
Aunque no siempre es posible prevenir el prolapso, hay hábitos y medidas que reducen significativamente el riesgo:
- Realizar ejercicios de suelo pélvico (Kegel) de forma regular, antes y después del parto. Siempre supervisado por un fisioterapeuta de suelo pélvico, para su correcta realización.
- Mantener un peso saludable para reducir la presión intraabdominal
- Tratar el estreñimiento crónico aumentando la fibra y la hidratacion
- Evitar levantar pesos excesivos o hacerlo con la tecnica correcta contrayendo el suelo pélvico
- No ignorar los síntomas de suelo pélvico débil: buscar evaluacion profesional precozmente
- Considerar el tratamiento hormonal tópico vaginal en la menopausia bajo supervisión médica

Preguntas frecuentes sobre el prolapso de órganos pélvicos
¿El prolapso desaparece solo? : No. El prolapso no se resuelve espontáneamente. Sin tratamiento tiende a progresar lentamente. Sin embargo, con un abordaje conservador adecuado desde las fases iniciales es posible estabilizar y mejorar significativamente los síntomas.
¿Puedo hacer ejercicio si tengo prolapso?: Depende del grado y el tipo de ejercicio. La fisioterapia de suelo pélvico, la natación y el yoga adaptado son habitualmente seguros y beneficiosos. Los ejercicios de alto impacto como el running o el crossfit pueden empeorar el prolapso y deben valorarse con un especialista.
¿El prolapso afecta a las relaciones sexuales?
Puede causar incomodidad o dolor durante las relaciones sexuales, especialmente en prolapsos moderados y avanzados. El tratamiento del prolapso suele mejorar la función sexual de manera notable.
¿A qué edad es más frecuente el prolapso?: Aunque puede ocurrir a cualquier edad, es más frecuente después de los 50 años, coincidiendo con la menopausia y la disminución de estrógenos. Sin embargo, mujeres jóvenes que han tenido partos vaginales también pueden desarrollarlo.
¿La radiofrecuencia TECAR sirve para el prolapso?: La radiofrecuencia TECAR puede ser beneficiosa en el manejo conservador del prolapso leve y moderado al mejorar la calidad del tejido conjuntivo pélvico y el tono de las estructuras de soporte. Consulta con tu especialista para valorar si es adecuada en tu caso específico.